今日は、肺炎球菌感染症と肺炎球菌ワクチンについて解説します。
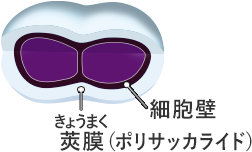
肺炎球菌は小児の上気道 (鼻腔)の常在菌の1つで、小児の20~40%の割合で鼻咽腔より検出されます。肺炎球菌の多くは下図のように莢膜を有しており、それが病原性の主体になります。莢膜型は血清型ともよばれ95種類以上に分類されます。
中耳炎, 副鼻腔炎, 気管支炎, 肺炎の主要な原因菌となっております。まれに、髄膜炎, 菌血症, 関節炎など、髄液や血液など無菌部位より細菌が分離される、侵襲性感染症(invasive pneumococcal disease; IPD) と呼ばれる、重症感染症を引き起こします。
このIPDは2歳以下の乳幼児がハイリスクです。IPDは2013年より全数届け出が必要となっており、2017年時点において、6歳未満児の死亡率は0.5%でした。
こうしたことから、乳児にIPD予防を目的として、肺炎球菌ワクチンが導入されることになりました。2010年2月より、PCV7という、95種以上存在する莢膜多糖体抗原からIPDの原因として多い7種類を選択した、肺炎球菌ワクチンの接種が始まりました。そして、2013年4月から定期接種化されました。同年11月には、より広い範囲をカバーしたPCV13の接種に変更されました。
乳児期に3回、1歳時に1回の合計4回接種します(他のワクチンとの同時接種)

次に、肺炎球菌ワクチンの効果をみていきましょう。
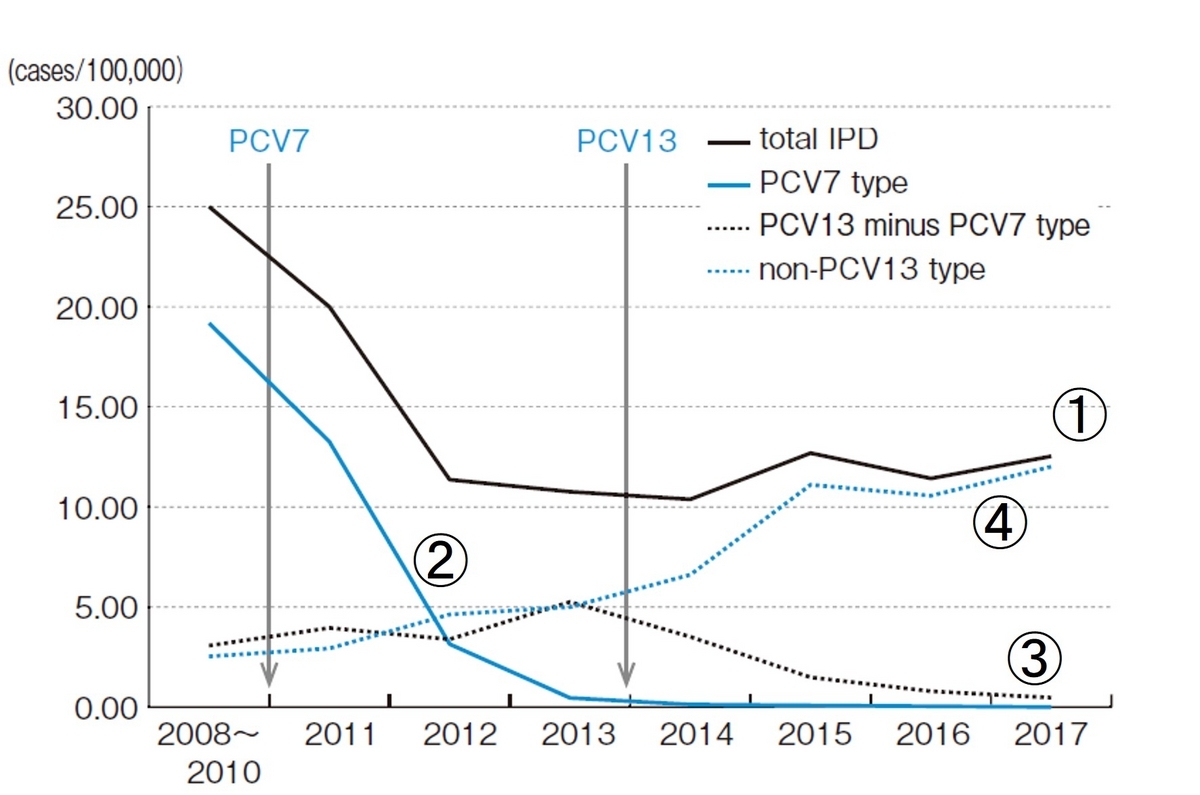
この図は、①IPD (侵襲性感染症) 全体数の推移, ②PCV7に含まれる血清型によるIPD, ③PCV13-PCV7の血清型, ④PCV13以外の血清型、による肺炎球菌によるIPDの発症者数の推移を示しています。
IPDの総数は、肺炎球菌ワクチン導入前の50%に下がりどまっています(①)。PCV7(②), PCV13(③)に含まれる血清型が原因のIPDは著明に減少しております。しかし、PCV13でカバーできない血清型によるIPDが導入前の304%に増加しておりました(④) 。
ワクチンでカバーできる血清型によるIPDは減少しておりますが、それ以外の血清型によるIPFが増加しているのですね。
今後、血清型によらない効果を示すワクチンの開発がのぞまれるところです。
参考文献
1.宮入 烈, 【予防接種Update-beyond COVID-19】感染症に対するワクチン 肺炎球菌ワクチン・インフルエンザ菌b型ワクチン, 臨牀と研究. 2022.04;99(4):410-417.
2.大堀 純一郎, 【ワクチン最前線】ワクチンの疾患予防と展望 小児肺炎球菌ワクチンの最前線, JOHNS. 2021.11;37(11):1429-1431.
3.石和田 稔彦, 注目の新薬 プレベナー13(13価肺炎球菌蛋白結合型ワクチン), 診断と治療. 2020.12;108(12):1661-1665.
4.菅 秀, 【変貌する子どもの細菌感染症】細菌性髄膜炎の減少と今後の課題, チャイルド ヘルス. 2018.05;21(5):330-333.